Multiparametrische Magnetresonanztomographie (mpMRT)
1) Magnetresonanztomografie
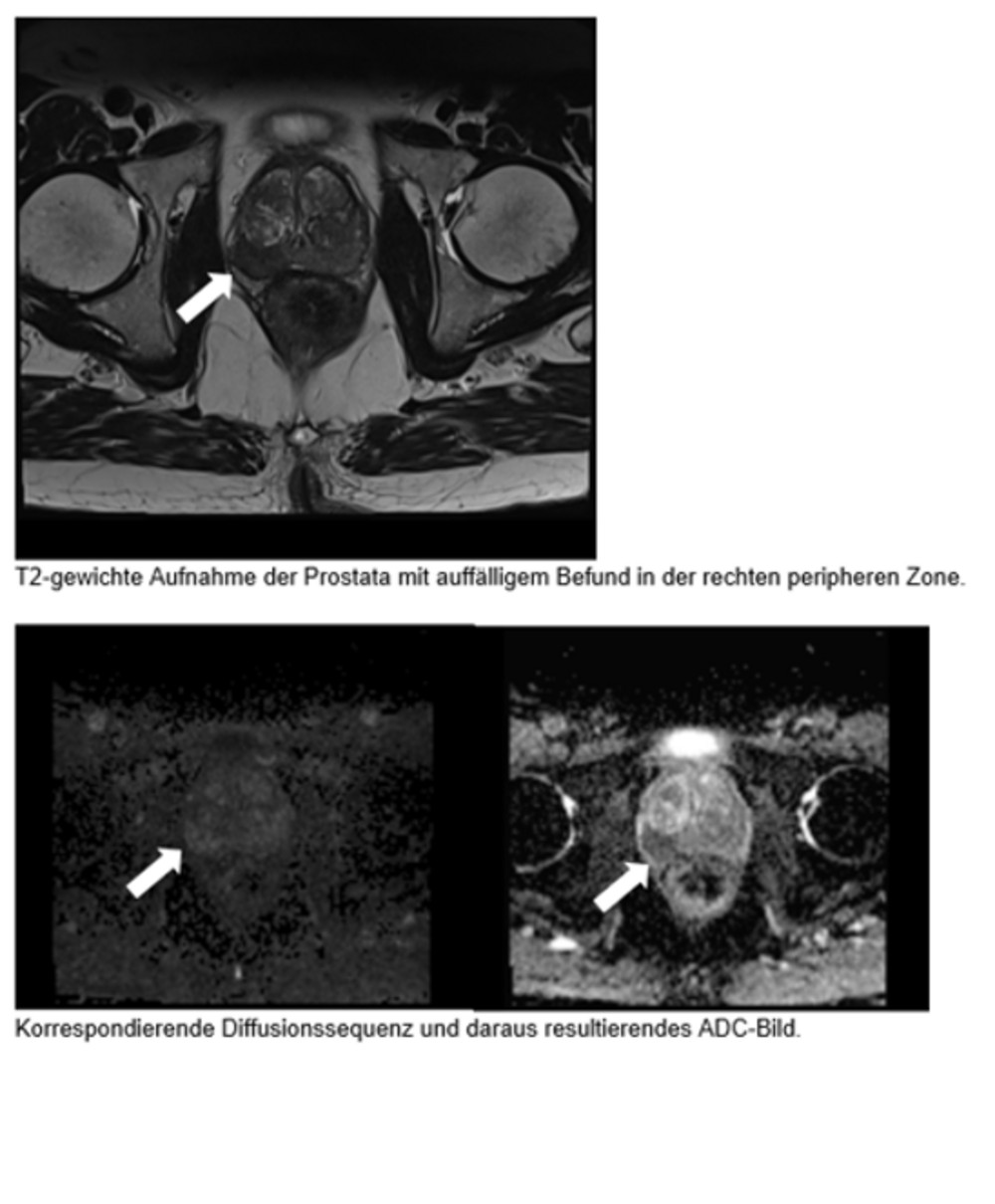
Bei einer Magnetresonanztomografie (MRT oder Kernspintomografie) werden starke Magnetwellen in ein Bild des Körpers umgewandelt. Diese Methode kommt ohne Strahlenbelastung aus. Die MRT eignet sich besonders gut, um Weichteilgewebe zu differenzieren und damit auch die zonale Anatomie der Prostata darzustellen. Hierbei werden hochauflösende Schnittbilder in 3 Ebenen erstellt. Auf diesen MRT-Bildern sind Anatomie der Prostata und die Umgebungsstrukturen (Samenblasen) sowie eventuell vorhandene Tumore sehr gut sichtbar. In T2-gewichtete Sequenzen erscheint ein Prostatakarzinom im Vergleich zum normalen Drüsengewebe als dunkler Herd. Hierdurch kann beurteilt werden, ob das Prostatakarzinom schon die Kapsel durchbrochen hat oder in die Samenblasen hineingewachsen ist.
2) Diffusionsgewichtete Bildgebung (DWI)
Durch die Diffusionsbildgebung kann die Bewegung der Wassermoleküle im Gewebe dargestellt und damit die Zusammensetzung des Gewebes bestimmt werden. Beim Prostatakarzinom ist die Zelldichte erhöht, da sich die Krebszellen stärker vermehren als gesunde Zellen. Diese erhöhte Zelldichte schränkt die Beweglichkeit der freien Wassermoleküle ein. Diese Einschränkungen können mittels der Diffusionssequenz sichtbar gemacht und somit bösartiges und normales Prostatagewebe voneinander unterschieden werden.
3) Perfusionsbildgebung (PWI)
Hierbei wird mit einem über die Venen verabreichten Kontrastmittel die Blutversorgung im Prostatagewebe dargestellt. Da Krebszellen mehr Sauerstoff und Nährstoffe für ihre Versorgung benötigen, ist Tumorgewebe typischerweise stärker durchblutet als gesundes Gewebe. Mit der Perfusionsbildgebung kann die zeitliche Kontrastmittelanreicherung im Gewebe der Prostata dargestellt und damit Rückschlüsse auf die Durchblutung der Prostataherde gezogen werden.
Auswertung der Multiparametrischen MRT
Durch die Beurteilung aller Sequenzen in Zusammenschau kann eine Krebsdiagnose in der Prostata mit hoher Genauigkeit gestellt werden. Hierfür werden die mpMRT-Bilder heute standardisiert nach der sogenannten PI-RADS-Klassifikation („Prostate Imaging- Reporting and Data System“) beurteilt. Aktuell gilt die Version PI-RADS 2.1. Hierfür müssen neben den klassischen MRT-Aufnahmen auch die Perfusion und Diffusion für die Beurteilung ausgewertet werden.
Die PI-RADS-Klassifikation gibt für jede Läsion der Prostata auf einer Skala von 1 bis 5 die Wahrscheinlichkeit an, mit der ein Prostatakrebs vorliegen kann:
PI-RADS-Score
- PI-RADS Score 1: sehr unwahrscheinlich
- PI-RADS Score 2: unwahrscheinlich
- PI-RADS Score 3: unklarer Befund
- PI-RADS Score 4: wahrscheinlich
- PI-RADS Score 5: sehr wahrscheinlich
Je höher also der PI-RADS-Score einer Läsion ist, desto größer ist die Wahrscheinlichkeit, dass ein Prostatakarzinom vorliegt.
Bildgesteuerte Biopsie der Prostata
Bei einem PI-RADS Score ≥ 4 sollte eine gezielte Prostatabiopsie der im MRT als auffällig eingestuften Läsionen erfolgen. Die Radiologen dokumentieren und übermitteln hierfür den Befund nach PI-RADS an den behandelnden Urologen. Anhand dieser Daten können dann die Urologen gezielt eine Stanzbiopsie vornehmen und Gewebe aus dem verdächtigen Herd gewinnen.
Die Radiologie und Urologie der Alb-Fils Klinik setzen die multiparametrische MRT-Bildgebung der Prostata und die bildgesteuerte Biopsie schon seit vielen Jahren ein und arbeiten hierfür eng zusammen, um den Patienten eine optimale Abklärung der Prostata zu ermöglichen.
